La muerte forma parte de la vida de cada uno y constituye un momento personal y único.
Vivir y morir forman parte de lo mismo; morir es uno de los parámetros del vivir.
Como dice la psiquiatra Elisabeht Kubler-Ross: Negar la muerte como hecho individual o social (con mecanismos del tipo «ya me preocuparé cuando sea necesario») tiene una importante consecuencia: la falta de preparación psicológica cuando se presenta el momento; especialmente en el paciente, pero también en los allegados o el equipo que lo atiende.
El libro de Elisabeht Kubler-Ross “Sobre la muerte y los moribundos” cubre esta carencia.
EL HOMBRE Y LA MUERTE A LO LARGO DE LA HISTORIA:
La postura del individuo ante la muerte ha ido evolucionando (sobre todo en nuestra cultura occidental) a través de los siglos. Las transformaciones mas importantes en como la sociedad se enfrenta al hecho de morir se da en dos épocas, en la Edad Media y en el s. XIX, hasta llegar a nuestra manera actual de enfrentarnos al hecho de morir.
1.- La muerte en la Edad Media: La muerte colectiva:
Desde el s. V hasta el XIII, La muerte era entendida como algo cercano y familiar. Se aceptan las leyes de la naturaleza y ésta se tiene en cuenta como algo intrínseco de la vida, siendo reconocida con humildad, por lo que se muere sabiendo que se va a morir. El lugar es un ambiente cercano, como el hogar, rodeado de familiares, vecinos y amigos. Los rituales son exequias como último acontecimiento público.
2.- La muerte en el s. XIX: La muerte ajena:
En este periodo hay una gran diferencia con el anterior, ya que se oculta al enfermo la gravedad de su situación para protegerle. Al igual que el anterior periodo, el entorno es cercano, en el hogar, pero con la diferencia que los allegados se muestran mas turbados por la emoción, lloran y gesticulan con gran demostración del dolor.
3.- La Muerte en la actualidad:
Seamos conscientes que en la actualidad la muerte queda excluida de la vida diaria. No hay lugar para la misma. La ocultamos como si se tratase de algo sucio y vergonzoso. Los lugares suelen ser los hospitales, en un acto privado y reservado para los familiares, dando un cambio radical en los ritos y costumbres funerarias, con lo cual aparecen las empresas especializadas para llevarlo acabo.
CONTRIBUCIÓN DE LA SOCIEDAD A LA ACTITUD DEFENSIVA.
Me pregunto qué pasa con el hombre en una sociedad obcecada en rechazar o apartar a la muerte. ¿Qué factores, si es que los hay, contribuyen a hacer cada vez mayor al desasosiego ante la muerte? ¿Qué pasa en el campo siempre cambiante de la medicina, en el que tenemos que preguntarnos si la medicina va a seguir siendo una profesión humanitaria y respetada o una ciencia nueva, despersonalizada, que servirá para prolongar la vida más que para disminuir el sufrimiento humano?
Los hombres son crueles, pero el Hombre es bondadoso.
Tagore, Pájaros errantes
CCXIX
A través de la identificación y comprensión de los sentimientos como la ira, negación, aceptación… la obra de la psiquiatra Elisabeth KLübler-Ross muestra cómo identificar dichas emociones y cómo transformar las actitudes para aliviar el sufrimiento psicológico.
Como dice ésta excelente psiquiatra:
«¿Cuántas cosas hay que no se comunican verbalmente, que han de ser sentidas, experimentadas, vistas, y son muy difíciles de expresar en palabras?»
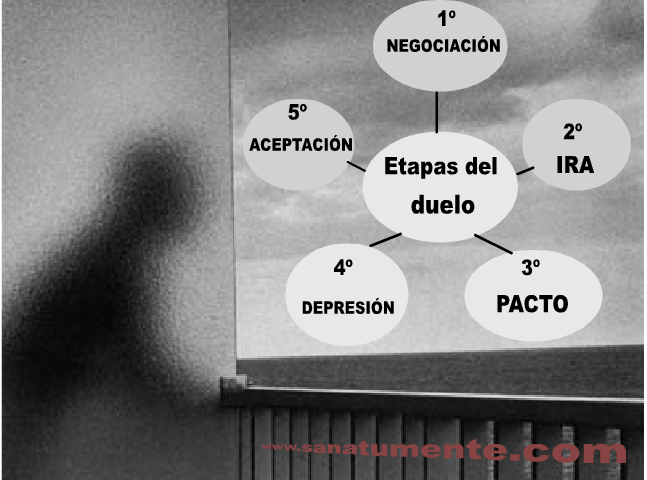
PROCESO DE ADAPTACIÓN. MODELO DE LAS 5 FASES (ELISABETH KÜBLER-ROSS)

- Negación
- Ira, enfado, cólera
- Pacto o negociación
- Depresión
- Aceptación
Las etapas durarán diferentes períodos de tiempo y se reemplazarán unas a otras o coexistirán a veces.
1. NEGACIÓN

«Me siento bien.» «Esto no me puede estar pasando, a mi no”
El hombre construye barricadas contra sí mismo.
Tagore, Pájaros errantes
LXXIX
- Frente al diagnóstico de la enfermedad y ante el pronóstico de muerte, la persona se niega a creer que el asunto tenga algo que ver con ella.
- El paciente suele asumir que en alguna parte se cometió un error, que los informes médicos están equivocados o que las pruebas clínicas se refieren a otra persona.
- La fase de negación suele movilizar a los pacientes a buscar una segunda opinión, pero muy pronto esta fase se desvanece para dar paso a otra de indignación, hostilidad y rabia.
Como dice Elisabeth kübler-Ross:
«Esta negación tan angustiosa ante la presentación de un diagnóstico es más típica del paciente que es informado prematura o bruscamente por alguien que no le conoce bien o que lo hace rápidamente para “acabar de una vez” sin tener en cuenta la disposición del paciente.
La negación funciona como un amortiguador después de una noticia inesperada e impresionante, permite recobrarse al paciente y, con el tiempo, movilizar otras defensas, menos radicales. Esto no significa, sin embargo, que el mismo paciente, más adelante, no esté dispuesto, e incluso contento y aliviado al sentarse a charlar con alguien de su muerte inminente.
A menudo nos acusan de hablar de la muerte con pacientes muy enfermos cuando el médico cree —con mucha razón— que no están muriéndose. Soy partidaria de hablar de la muerte y del morir con los pacientes mucho antes de que llegue su hora si el paciente indica que quiere hacerlo. Un individuo más sano y más fuerte puede afrontarlo mejor y está menos asustado ante la muerte venidera cuando todavía está “a kilómetros de distancia” que cuando “está a la puerta”, como dijo uno de nuestros pacientes muy apropiadamente. Este diálogo deberá tener lugar cuando buenamente pueda el paciente, cuando él (¡no el oyente!) esté dispuesto a afrontarlo. Posponer estas conversaciones no sirve para nada al paciente, sino a nuestra actitud defensiva, de no querer enfrentarnos a nuestra propia muerte.»
2. IRA, ENFADO, CÓLERA

«¿Por qué a mí? ¡No es justo!» «¿Cómo me puede estar pasando esto a mi?»
Interpretamos mal el mundo y decimos que nos defrauda.
Tagore, Pájaros errantes
LXX
- El paciente terminal se da cuenta de que su situación es realmente grave, convirtiéndose en una persona irascible.
- Resentimiento hacia quienes tienen salud.
- Recriminaciones, echando la culpa de su situación a sí mismo, a la familia, la enfermera, el médico, etc.
Elisabeth kübler-Ross:
«La primera fase de negación, es sustituida por sentimientos de ira, rabia, envidia y resentimiento. Lógicamente, surge las siguientes preguntas: ¿Por qué yo? ¿Qué he hecho yo para merecer esto?. La tragedia es quizá que no pensamos en las razones del enojo del paciente y lo tomamos como algo personal, cuando, el origen, no tiene nada que ver, o muy poco, con las personas que se convierten en blanco de sus iras. Sin embargo, cuando el personal o la familia se toman esta ira como algo personal y reaccionan en consecuencia, con más ira por su parte, no hacen más que fomentar la conducta hostil del paciente. Pueden esquivarlo y hacer más cortas las visitas o pueden dar argumentos innecesarios para justificar su visita, sin saber que, muy a menudo, aquello es totalmente irrelevante.»
3. PACTO, NEGOCIACIÓN
«Déjame vivir para ver a mis hijos graduarse.» «Haré cualquier cosa por un par de años más.»
El hacha del leñador pidió su mango al árbol. El árbol se lo dio.
Tagore, Pájaros errantes
LXXI
- El enfermo intenta alterar de algún modo su estado por la vía de un acuerdo que, generalmente, se establece con Dios.
- El paciente se abre a una serie de promesas de cambiar, de mejorar, de hacer las cosas en lo sucesivo de modo diferente, que parecen ser la alternativa viable hacia su intenso deseo de mejorar.
Elisabeth kübler-Ross:
«La tercera fase, la fase de pacto, es menos conocida pero igualmente útil para el paciente, aunque sólo durante breves períodos de tiempo. Si no hemos sido capaces de afrontar la triste realidad en el primer período y nos hemos enojado con la gente y con Dios en el segundo, tal vez podamos llegar a una especie de acuerdo que posponga lo inevitable. Todos hemos observado muchas veces esta reacción en los niños, que primero exigen y luego piden un favor. Tal vez no acepten nuestro “no” cuando quieren pasar la noche en casa de un amigo. Tal vez se enfaden y pataleen. Tal vez se encierren en su dormitorio y manifiesten temporalmente su disgusto rechazándonos. Pero cambiarán de idea.»
4. DEPRESIÓN
«Estoy tan triste, ¿Por qué hacer algo?» «Voy a morir, ¿Qué sentido tiene?» «Extraño a mis seres queridos, ¿Por qué seguir?“
El mundo corre rozando las cuerdas del moroso corazón componiendo la música de la tristeza.
Tagore, Pájaros errantes,XLIV
- Ocurre cuando los acuerdos no alteran el panorama y las promesas no funcionan.
- Simultáneamente, el tiempo se acaba.
- El paciente suele remitirse entonces a una revisión de las cosas inconclusas del pasado y las que no van a realizarse en el futuro.
- La traducción de todo esto es la desesperanza y con ella surge la fase depresiva.
Lo que dice Elisabeth kübler-Ross:
«Cuando el paciente no puede seguir negando su enfermedad, cuando se ve obligado a pasar por más operaciones u hospitalizaciones, cuando empieza a tener más síntomas o se debilita y adelgaza, no puede seguir haciendo al mal tiempo buena cara.
Su insensibilidad o estoicismo, su ira y su rabia serán pronto sustituidos por una gran sensación de pérdida. Esta pérdida puede tener muchas facetas.
Hay dos clases de depresión; unas es la depresión reactiva, y la segunda una depresión preparatoria. La primera es de naturaleza distinta, y se debería tratar de una forma completamente diferente de la segunda.
La primera es secundaria a la sensación de pérdida de la imagen corporal, el rol social y laboral, la incapacidad de seguir atendiendo o manteniendo a la familia que asociada al sentimiento de dependencia acelera el proceso. También la tristeza por los objetivos no alcanzados, diversos sentimientos de culpabilidad, y síntomas físicos no controlados. En este tipo de depresión el paciente necesita más de una mayor comunicación y de la intervención de diferentes profesionales (médicos, psiquiatras, psicólogos…).
La depresión preparatoria es producida por la pérdida inminente o cercana de su vida y de todo lo relacionado con ella. Esta a diferencia de la anterior, es una depresión silenciosa. No se necesitan muchas palabras. Es un sentimiento expresado mediante su actitud, gestos miradas. Es importante distinguir entre estas dos depresiones, ya que el tratamiento y la actitud del personal tanto sanitario como familiar debe ir encaminado del tipo del que se trate.
En la depresión reactiva hay que descubrir las causas exógenas y tratar de solucionarlas. Como facilitarle el compartir sus pensamientos molestos y darle apoyo psicológico para recuperar la autoestima tras perder el rol socio-laboral.
Ante la depresión preparatoria nuestra reacción inicial es intentar animar al paciente, darles argumentos para que le den más importancias a las cosas positivas que tienen y que les rodean o para que vean los problemas con menos pesimismo. Esta actitud puede ser útil en el tipo reactivo, pero en este caso la depresión actúa como instrumento para prepararse a la perdida final y poder llegar así al estado de aceptación. Si se le permite expresar su dolor encontraran más fácil la aceptación final y agradecerán que se sienten a su lado sin decirle constantemente que no estén tristes. Ahora es muy importante la comunicación no verbal se recordará que no siempre es posible o apropiado hacerle cambiar de opinión al enfermo y que este pesar le va preparando a la aceptación pacifica del final. También suele existir en esta fase una mayor presencia de elementos espirituales, pues ahora es cuando el paciente comienza a ocuparse más de lo que le espera que de lo que deja atrás.»
5. ACEPTACIÓN
«Todo va a estar bien.» «No puedo luchar, debería prepararme para esto»
Tengo que partir.
¡Decidme adiós, hermanos! Os saludo a todos y me marcho.
Devuelvo las llaves de mi puerta, y renuncio a todos los derechos sobre mi casa.
Sólo os pido unas últimas palabras cariñosas.
Fuimos vecinos durante mucho tiempo, pero yo recibí más de lo que pude dar.
Ahora apunta el día, y la lámpara que iluminaba mi oscuro rincón se apaga.
Ha llegado la llamada, y estoy dispuesto para el viaje.
Tagore, Gitanjali, XCIII
- Cuando el paciente permanece enfermo durante largo tiempo, seguramente logrará alcanzar esta última fase.
- La depresión deja de ser un problema y el enfrentamiento de la muerte podrá sobrevenir en calma y tranquilidad.
- El tipo de apoyo familiar ofrecido debe estar orientado hacia la cancelación final de sentimientos negativos y temores.
Lo que dice Elisabeth kübler-Ross:
«Si un paciente ha tenido bastante tiempo (esto es, no una muerte repentina e inesperada) y se le ha ayudado a pasar por las fases antes descritas, llegará a una fase en la que su “destino” no le deprimirá ni le enojará. Habrá podido expresar sus sentimientos anteriores, su envidia a los que gozan de buena salud, su ira contra los que no tienen que enfrentarse con su fin tan pronto. Habrá llorado la pérdida inminente de tantas personas y de tantos lugares importantes para él, y contemplará su próximo fin con relativa tranquilidad. Sentirá necesidad de dormitar o dormir a menudo y en breves intervalos, lo cual es diferente de la necesidad de dormir en épocas de depresión.
No hay que confundirse y creer que la aceptación es una fase feliz. Está casi desprovista de sentimientos. Es como si el dolor hubiera desaparecido, la lucha hubiera terminado, y llegara el momento del “descanso final antes del largo viaje”, como dijo un paciente. En esos momentos, generalmente, es la familia quien necesita más ayuda, comprensión y apoyo que el propio paciente.
En estos momentos desea que le dejen solo, o por lo menos que no le agiten con noticias y problemas del mundo exterior. A menudo no desea visitas, y si las hay, el paciente ya no tiene ganas de hablar. A menudo pide que se limite el número de gente y prefiere las visitas cortas.
Las comunicaciones se vuelven más mudas que orales. El paciente puede hacer un simple gesto con la mano para invitarnos a que nos sentemos un rato. Puede limitarse a cogernos la mano y pedirnos que nos estemos allí sentados en silencio. Estos momentos de silencio pueden ser las comunicaciones más llenas de sentido para las personas que no se sienten incómodas en presencia de una persona moribunda.
Es reconfortante para el paciente y visitante, porque le muestra que la muerte no es esa cosa espantosa y horrible que tantos quieren esquivar.»
Hasta ahora hemos, hablado de las diferentes fases que atraviesan las personas cuando tienen que hacer frente a la noticia trágica. Mecanismos que sirven para afrontar situaciones sumamente difíciles. Estos medios durarán diferentes períodos de tiempo y se reemplazarán unos a otros o coexistirán a veces. La única cosa que generalmente persiste a lo largo de todas estas fases es la esperanza.
ESPERANZA
 Con una esperanza desesperada la busco por todos los rincones de mi habitación; y no la encuentro.
Con una esperanza desesperada la busco por todos los rincones de mi habitación; y no la encuentro.
Mi casa es pequeña y lo que ha salido de ella una vez nunca puede recuperarse.
Pero tu mansión es infinita, señor, y buscándola a ella he llegado a tu puerta.
Estoy bajo la bóveda dorada de tu cielo nocturno y levanto los ojos ansiosos hacia tu rostro.
He llegado al borde de la eternidad, desde la cual nada puede desaparecer: ni la felicidad, ni la imagen de un rostro visto a través de las lágrimas.
¡Oh! Sumerge mi vida vacía en ese océano, húndela en la más honda plenitud.
Déjame sentir por una vez en la totalidad del universo ese dulce contacto perdido.
Tagore, Gitanjali, LXXXVII
Así como los niños de los barracones L 318 y L 417 del campo de concentración de Terezin conservaron la esperanza hace años.
El sol ha hecho un velo de oro tan hermoso que me duele el cuerpo.
Allá arriba, los cielos lanzan su grito azul.
Por algún error, he sonreído.
El mundo florece y parece sonreír.
Yo quiero volar, pero ¿adónde? ¿A qué altura?
Si puede florecer algo en un alambre con púas, ¿por qué no voy a poder yo? ¡No moriré!
1944, Anónimo
Una tarde Soleada
Es esta chispa de esperanza la que sostiene durante días, semanas o meses de sufrimiento. Si los pacientes mantienen un poco y se alimentan de ella, es crucial en momentos especialmente difíciles. Y agradecían mucho que se les diera esperanza en vez de malas noticias.
Esto no significa que los médicos tengan que decirles mentiras; sólo se trata de que compartan con ellos la esperanza de que puede pasar algo imprevisto, de que puede producirse una remisión, de que pueden vivir más de lo previsto. Si un paciente deja de manifestar esperanza, generalmente es señal de muerte inminente.
Los conflictos que surgen en lo que se refiere a la esperanza aparecen de dos fuentes principales.
La primera y más dolorosa era la transmisión de una sensación de desesperanza por parte del personal o la familia cuando el paciente todavía necesitaba esperanza.
La segunda fuente de angustia venía de la incapacidad de la familia para aceptar la fase final de un paciente; se aferraban desesperadamente a la esperanza cuando el propio paciente estaba dispuesto a morir y notaba la incapacidad de la familia para aceptar este hecho.
El libro de Elisabeth Kübler-Ross sirve para sensibilizar a los familiares de pacientes con una enfermedad terminal y para el personal de hospitales de cara a las comunicaciones implícitas de estos pacientes. Se puede contribuir a evitar mucha angustia y sufrimiento innecesarios por parte de estos enfermos y aún más por parte de la familia que ellos dejan atrás.
No deberíamos “dar por perdido” a ningún paciente, tanto si va a morir como si no.
Es mucho más importante decir: “Que yo sepa, he hecho todo lo que he podido para ayudarle. Sin embargo, continuaré intentando que esté lo más cómodo posible.” Este paciente conservará su chispa de esperanza y continuará considerando a su médico como a un amigo que perseverará hasta el fin. No sé sentirá desamparado o abandonado en el momento en que el doctor le considere incurable.
Los miembros de la familia pasan por diferentes fases de adaptación similares a las que hemos descrito para los pacientes. Entonces, la familia, que depende mucho de la actitud, la consciencia y la capacidad de comunicarse del paciente, pasa por una serie de etapas. Si son capaces de compartir sus preocupaciones comunes, pueden ocuparse de los asuntos importantes pronto, y sin la presión del tiempo y las emociones.
Si tratan de mantener el secreto los unos para los otros, levantarán entre ellos una barrera artificial que hará difícil el dolor preparatorio para el paciente o la familia. El resultado final será mucho más dramático que para aquellos que puedan hablar y llorar juntos a veces.
Así como el paciente pasa por una fase de ira, la familia inmediata experimentará la misma reacción emocional.
psicólogo cáceres